Présentation du service
Au CHU UCL Namur, nous prenons en charge les pneumopathies infiltrantes diffuses (PID) de manière multidisciplinaire depuis 2012. Nous avons été le premier centre en Wallonie à créer une équipe dédiée à la prise en charge de ces pathologies.
En 2017, nous avons créé, en collaboration avec les cliniques universitaires Saint-Luc de Bruxelles, le centre UCL des pneumopathies infiltrantes diffuses.
Les PID constituent un groupe de plus de 150 maladies pulmonaires qui ont en commun d’infiltrer le tissu du poumon en modifiant son fonctionnement normal. On les appelle parfois aussi les « fibroses du poumon », appellation qui n’est pas toujours tout à fait correcte car elle n’est applicable qu’à une partie de ces maladies. Ce sont des maladies rares, la forme la plus fréquente de PID, la fibrose pulmonaire idiopathique touche environ 5 à 10 personnes sur 10.000.
« Infiltrer » le poumon
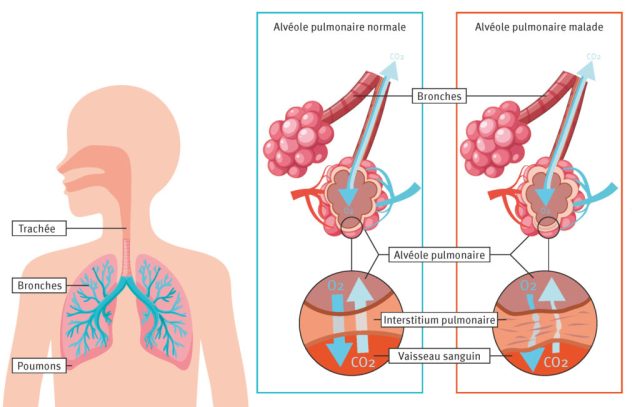
Le poumon est l’organe par lequel l’oxygène va être absorbé par l’organisme. Le gaz pénètre par les voies aériennes jusque dans les alvéoles pulmonaires où il va pouvoir diffuser vers les vaisseaux sanguins et être ensuite distribué dans le corps. La paroi entre les alvéoles pulmonaires et les vaisseaux sanguins est normalement très fine (0.2 à 05 µm). Dans les PID, différents processus vont entrainer un épaississement de cette zone, ce qui va empêcher le passage de l’oxygène dans le corps.
Les causes de la maladie
Dans certains cas, la cause est connue :
- Maladies génétiques
- Maladies auto-immunes
- Toxiques (dont notamment certains médicaments)
- Infections
- Irradiation
Mais dans de nombreux cas, il n’est pas possible de la déterminer. Dans ce cas, on parle de maladie idiopathique.
Les symptômes
Les symptômes sont variables d’une situation à l’autre et en fonction du type de PID. Le plus souvent, les malades présentent de l’essoufflement mais on peut aussi avoir de la toux, de la fatigue, des douleurs.
Est-ce grave ?
La gravité dépend, à nouveau, du type précis de PID : certaines sont bénignes, mais d’autres sont malheureusement incurables ou mortelles. Il est, en général, toujours préférable de prendre en charge ces maladies le plus tôt possible.
Prise en charge
Le traitement et le pronostic peuvent être assez différents selon le type de PID. Pour cette raison, il importe de poser un diagnostic le plus précis possible.
Pour cela, nous utilisons différents examens qui vont servirà la fois à évaluer la cause de la maladie et sa sévérité :
- prise de sang,
- tests de fonction respiratoire,
- radiographie ou scanner thoracique,
- bronchoscopie,
- biopsie pulmonaire (parfois).
En plus de ces examens, il est important de discuter des dossiers en équipe, avec un ensemble de spécialistes spécialement formés sur ces pathologies : pneumologues, radiologues, rhumatologues, anatomopathologistes, chirurgiens thoraciques… L’objectif de ces discussions multidisciplinaires, reconnues comme un standard de soin au niveau international, est d’arriver au diagnostic le plus précis possible.
Au CHU UCL Namur, notre équipe multidisciplinaire se réunit une fois par semaine pour discuter des dossiers de PID. Une fois par mois, une réunion plus large, regroupant d’autres spécialistes, discute plus spécifiquement des dossiers des patients souffrant de sarcoïdose.
Le traitement
Une fois le diagnostic posé, un traitement pourra être proposé. La plupart du temps, il s’agit de médicaments. Dans les cas très sévères et s’il n’existe pas d’autre contre-indication comme un âge trop avancé, le recours à d’autres options, comme une transplantation pulmonaire, doit être envisagé. Ce type d’intervention ne concernera cependant qu’une minorité des patients.
Au CHU UCL Namur, nous avons accès à l’ensemble des traitements possibles pour les PID, y compris la greffe. Nous participons régulièrement à des études cliniques qui évaluent de nouveaux traitements dans ces différentes pathologies.
Qu'est-ce que la fibrose pulmonaire ?
Les fibroses pulmonaires sont un groupe de pneumopathies infiltrantes diffuses au cours desquelles le poumon va être infiltré par du tissu cicatriciel en excès qui va empêcher son fonctionnement normal. L’oxygène est moins bien absorbé par l’organisme et le patient ressent de l’essoufflement. Malheureusement, lorsque cette anomalie s’est développée, elle est irréversible.
Plusieurs maladies, telles que notamment, les maladies auto-immunitaires ou la pneumonie d’hypersensibilité, peuvent avoir pour conséquence l’apparition de ce tissu cicatriciel en excès dans le poumon. Très souvent, l’origine du problème n’est pas identifiable, on parle alors de fibrose pulmonaire idiopathique. Cette maladie est la forme la plus fréquente de fibrose pulmonaire, elle reste cependant rare touchant environ 5-10 personnes sur 10.000.
Quels sont les symptômes ?
Le symptôme le plus fréquent est l’essoufflement qui survient d’abord lors des efforts importants et s’aggrave progressivement. Très souvent, les patients présentent une toux sèche ou de la fatigue, une perte de poids peut également s’observer. Il peut exister un manque d’oxygène, surtout à l’effort, qui peut notamment entrainer des troubles de la concentration ou des maux de tête. Les symptômes ont tendance à s’aggraver avec le temps.
La fibrose pulmonaire idiopathique, dont la cause est inconnue, ne concerne en général que les personnes de plus de 60 ans. Elle touche les deux poumons sans atteindre les autres organes.
Lors de l’auscultation du patient, le médecin va le plus souvent entendre des crépitants fins au niveau des bases des poumons. Un hippocratisme digital (qu’on appelle parfois les doigts en baguettes de tambour) peut également être présent.
Quel est le diagnostic ?
Comme pour les autres PID, plusieurs examens vont être réalisés pour identifier la fibrose pulmonaire et évaluer sa gravité : prise de sang, tests de fonction respiratoire, radiographie ou scanner thoracique, bronchoscopie et parfois biopsie pulmonaire.
L’interrogatoire du patient et la recherche de causes à la fibrose pulmonaire jouent également un rôle central dans le bilan.
Le dossier est discuté lors d’une concertation multidisciplinaire en vue d’établir un diagnostic précis et un plan de traitement.
Comment évolue la fibrose pulmonaire?
Les fibroses pulmonaires sont irréversibles.
A l’heure actuelle, seuls des traitements permettant de ralentir leur évolution sont disponibles. La plupart du temps, et en particulier lorsqu’il n’y a pas de cause identifiable, ce sont des maladies progressives.
La vitesse d’évolution peut varier d’une situation à l’autre mais elle est parfois rapide et peut mener au décès en 2 à 3 ans après le diagnostic, en l’absence de traitement. Un diagnostic précoce pour une prise en charge adéquate tôt dans la maladie est fondamental.
Quel est le traitement ?
La majorité des patients chez qui le diagnostic de fibrose pulmonaire avec progression est posé va bénéficier d’un traitement par médicament en vue de ralentir l’évolution de la maladie.
Dans une partie des cas, en particulier si la fibrose est liée à un autre problème, ce sont des traitements qui ont pour but de diminuer l’inflammation comme de la cortisone ou des immunomodulateurs qui sont utilisés. Chez d’autres patients, ce seront des médicaments appelés les anti fibrosants (Nintedanib ou Pirfenidone) qui seront proposés. Ces médicaments, pris quotidiennement, permettent de ralentir l’évolution de la fibrose pulmonaire idiopathique (Nintedanib ou Pirfenidone) ou d’autres types de fibrose (nintedanib).
Une minorité de patients se verra proposer une transplantation pulmonaire.
Enfin, le CHU UCL Namur participe régulièrement à des études cliniques au cours desquelles de nouveaux traitements de la fibrose pulmonaire sont testés.
Qu'est-ce que la pneumopathie d'hypersensibilité?
La pneumopathie d’hypersensibilité, ou alvéolite allergique extrinsèque, est une maladie respiratoire rare causée par l’exposition à des molécules inhalées.
Elle peut se déclencher chez des individus prédisposés avec le développement d’une réponse immunitaire exagérée lors de l’inhalation de certaines particules. Cette exposition peut être extrêmement diverse mais résulte le plus fréquemment de contacts avec des champignons ou des oiseaux. Malheureusement, il est parfois difficile de déterminer la cause exacte, et chez une partie substantielle des patients, elle peut rester inconnue.
Quels sont les symptômes et les formes de la maladie ?
Le contact entre les molécules incriminées et le système immunitaire va mener à une réponse inflammatoire excessive, impactant le fonctionnement normal du poumon.
Les patients atteints peuvent ainsi présenter des symptômes de toux ou de perte de souffle, à coté de plaintes plus générales, telles que la fièvre ou la fatigue. Si ces anomalies sont largement réversibles, un sous-groupe de patients va également développer de la cicatrice au niveau pulmonaire, également appelée fibrose, qui va limiter le passage de l’oxygène dans le sang de manière définitive.
Quel est le diagnostic ?
Le diagnostic et la prise en charge de cette atteinte se basent sur la combinaison des éléments rapportés lors de la consultation, des résultats de la prise de sang et des épreuves fonctionnelles respiratoires, ainsi que de l’aspect au scanner.
Il est possible que votre médecin vous demande de faire réaliser un lavage broncho-alvéolaire en ambulatoire en complément de ces examens, afin d’évaluer l’inflammation au plus près du siège de la maladie.
Quel est le traitement ?
Le traitement principal de la pneumopathie d’hypersensibilité consiste en l’évitement de l’exposition à la substance inhalée.
En cas d’atteinte plus sévère, ou lors de persistance des symptômes, des traitements influençant la réponse immunitaire anormale pourront être prescrits. Dans l’éventualité d’une atteinte cicatricielle progressive, il existe dans certains cas également des traitements permettant de limiter le développement de la maladie.
La sarcoïdose, également appelée maladie de Besnier-Boeck-Schaumann (BBS), est une maladie inflammatoire rare qui se caractérise par le développement de lésions inflammatoires chroniques, sous la forme de granulomes.
Au CHU UCL Namur nous avons fait le choix de travailler en équipe afin de mieux prendre en charge cette maladie qui peut prendre des formes diverses. Tous les spécialistes actifs au sein de la clinique de la sarcoïdose ont un intérêt particulier pour cette maladie et sont expérimentés dans sa prise en charge. Des réunions multidisciplinaires dédiées permettent en outre de combiner les différentes expertises afin d’élaborer un plan de traitement optimal.
Découvrez Le Centre de la sarcoïdose
Notre équipe
Médecin(s)
Modalités pratiques
Modalités pratiques
N° de téléphone
+32 (0)81 42 33 51
+32 (0)81 42 33 51